Kapitola z monografie Dentální implantologie
Parodontologie versus implantologie
Primární snahou každého zubního lékaře je zuby co nejdéle uchovat. To platí i při terapii parodontitidy. Systematickou léčbou při vynikající spolupráci pacienta lze většinou proces parodontitidy dlouhodobě stabilizovat, tedy zastavit. Pacienti mají choboty do 4–5 mm, absolvují recall, nekrvácejí jim dásně. S léčbou lze pokračovat i 30 a více let, aniž by došlo ke zřetelnému úbytku kosti.
Praxe však ukazuje, že větší část nemocných není schopna dlouhodobé kvalitní spolupráce. Po jisté době přestanou dodržovat léčebné pokyny, neakceptují recall. Chyby nacházíme rovněž ve vedení léčby, tedy na straně lékařů. Výsledkem je pouze částečný efekt terapie a dlouhodobá progrese choroby spojená s pozvolnou, ale nakonec výraznou ztrátou kosti alveolárního výběžku vedoucí k eliminaci alespoň některých zubů. Pacient, zvláště je-li finančně saturovaný, bývá poté doporučen k implantologovi. Ten však již nemůže kvůli nedostatečné nabídce alveolární kosti implantační léčbu provést. Náhrada zubních oblouků implantáty by byla příliš komplikovaná nebo spojená s vysokým rizikem neúspěchu. Výsledkem jsou nejprve parciální a nakonec totální snímatelné zubní náhrady a dvojnásobné zklamání jejich nositele – poprvé proto, že se obávaným protézám nevyhnul a podruhé, že se jim při pomalu progredující parodontitidě vyhnout mohl, kdyby byl k implantaci doporučen dříve.
Podstatou problému je jistá kompetice mezi parodontologií a implantologií. Zatímco cílem parodontologa je zuby zachraňovat, cílem implantologa je zuby nahrazovat. Čím déle jsou zuby v čelisti uchované, tím je parodontolog úspěšnější. Naopak čím dříve se k náhradě zubů přistoupí, tím jsou podmínky příznivější pro implantologa. Vzniká tak rozpor, který zůstává přes svoji závažnost téměř nepovšimnutý.
Akceptovatelná resorpce kosti
Pokusme se najít řešení. Pokud pacient s ne zcela stabilizovanou parodontitidou patří k převažující části populace, která nemá o implantáty zájem, je nutné využít všech dostupných možností parodontologie a životnost přirozených zubů co nejvíce prodloužit. U možného kandidáta implantologické léčby však toto pravidlo platit nemusí. V určitém okamžiku je výhodnější ukončit parodontologickou terapii (přestože by ještě mohla pokračovat) a předat pacienta implantologovi, který přístup zradikalizuje – zuby extrahuje a nahradí implantáty.
Jak tento zlomový okamžik léčby stanovit?
K tomu je třeba definovat hranice resorpce kosti, kdy již začíná být použití implantátů nereálné. Zjednodušme situaci a uvažujme pouze o náhradě celého chrupu se zhotovením fixních náhrad nesených implantáty v obou čelistech. Vzhledem k (omezeným) možnostem augmentací musíme rozlišovat, zda posuzujeme maxilu či mandibulu, frontální nebo laterální úsek a výšku anebo tloušťku kosti.
Interforaminální oblast mandibuly
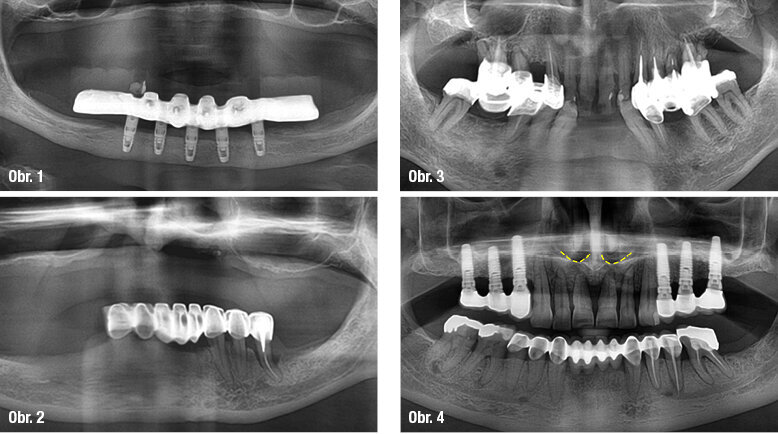
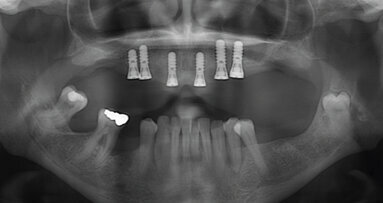
Kost v této krajině, zvláště je-li atrofovaná, je téměř vždy kvalitní. I při výrazné resorpci je jí dostatek pro zakotvení Brånemarkova můstku. Dokonce lze implantovat i při kompletní resorpci alveolárního výběžku a persistenci pouze bazální části mandibuly (obr. 1).
Souhrn: Riziko nadměrné resorpce kosti v této krajině není velké, téměř vždy se můžeme obejít bez augmentace. Přílišná obava z negativního efektu prolongované parodontologické terapie tedy není na místě.
Laterální úseky mandibuly
Při pokročilé resorpci laterální části alveolárního výběžku mandibuly dochází často po ztrátě zubů a zhojení extrakčních ran k situaci, kdy šroubové a v horších případech i čepelkové implantáty nejsou použitelné. Limitující anatomickou strukturou je mandibulární kanál. Augmentační procedury jsou v uvedených místech obtížné. Avšak vzhledem k tomu, že u Brånemarkova můstku není do této krajiny implantováno, nehraje resorpce kosti z praktického hlediska roli (obr. 2).
Souhrn: Resorpce kosti způsobená parodontitidou v této lokalitě implantologa neomezí.
Laterální úseky maxily
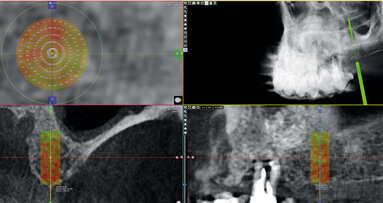
Zde dochází k vertikálnímu úbytku kosti jak shora (expanzí čelistní dutiny), tak zdola (parodontitidou) (obr. 3). Výsledkem může být reziduální subantrální kost nepřesahující 1 mm výšky. Z teoretického hlediska by měla být ztráta kosti způsobená expanzí čelistní dutiny kompenzovaná sinus liftem, zatímco ztráta vzniklá parodontopatií by měla být vyrovnána onlayovou augmentací, nejspíše autogenním kostním štěpem. Vzhledem k tomu, že sinus lift je metoda daleko snadnější a méně zatěžující než onlayová augmentace, nabízí se možnost kompenzace veškeré ztráty kosti pouze sinus liftem. Tento kompromis není z biomechanického hlediska plnohodnotný, přesto je akceptovatelný. Použijeme-li k náhradě zubního oblouku koncept All-on-6 (případně All-on-4 nebo All-on-5), role subantrální kosti je ještě více oslabena.
Souhrn: Přílišná ztráta alveolární kosti je sice nepříznivá, ale zásadní problém při náhradě celého zubního oblouku většinou nezpůsobuje.
Frontální oblast maxily
Tato krajina je z implantologického hlediska stěžejní. Použitelnost augmentačních postupů (řízené regenerace kosti, intraorálních kostních štěpů, bone splittingu) určených ke zvětšení tloušťky kosti je omezená. Zvýšit nízkou interantrální kost nazálním liftem nebo intraorálním kostním štěpem je v prvním případě nejisté a ve druhém případě značně obtížné. Autoři nemají v této oblasti dobré zkušenosti s krátkými implantáty. Preferují fixtury dlouhé nejméně 12 mm, v krajním případě desetimilimetrové. Výhodnější jsou fixtury středního průměru než tenké.
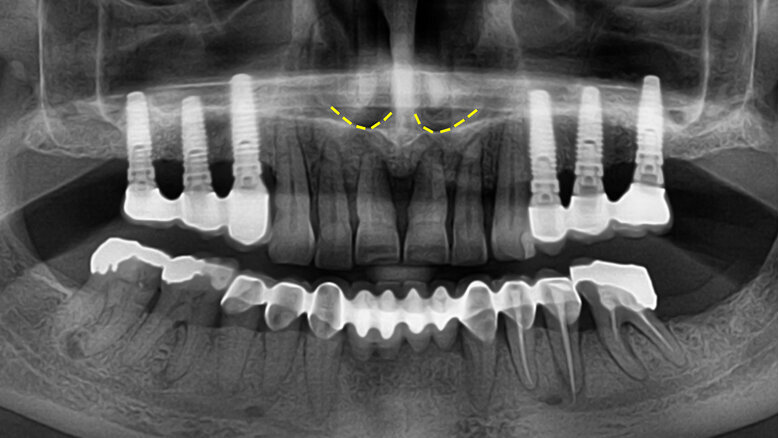
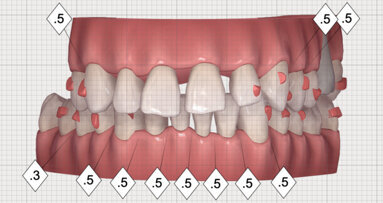
Souhrn: Rozměry kosti ve frontální oblasti maxily jsou pro implantaci bezzubých pacientů limitující. V případě ne plně stabilizované parodontitidy je třeba ukončit parodontologickou terapii a extrahovat zuby tak, aby alveolární výběžek po zhojení extrakčních ran dosahoval výšky minimálně 12 mm (v nouzi 10 mm) a tloušťky nejméně 5–6 mm (obr. 4). Toto explicitní numerické vyjádření je však jen orientační, modifikovatelné konkrétními podmínkami, zejména žvýkací silou a stavem protilehlého zubního oblouku.
Závěr
Předložená úvaha problematiku značně zjednodušuje a je ovlivněna preferencí určitých implantačních konceptů. Vytváří jen nástin konsenzu mezi parodontologem a implantologem. Určité obecně platné závěry však stanovuje:
1. Přístup parodontologa k pacientovi by měl být ovlivněn tím, zda pacient je či není potenciálním kandidátem implantační terapie.
2. Nejeví-li pacient o implantáty zájem, parodontologická léčba nemá omezení a jediným cílem je co nejvíce prodloužit funkci přirozených zubů.
3. U kandidátů implantační terapie s ne plně stabilizovanou parodontitidou existuje okamžik, kdy je vhodnější parodontologickou terapii ukončit a přirozené zuby odstranit v zájmu zachování alveolární kosti.
4. Okamžik ukončení parodontologické léčby je ovlivněn především rozměry alveolárního výběžku ve frontální krajině horní čelisti. Zuby by měly být extrahovány včas, aby se po zhojení extrakčních ran alveolární výběžek nesnížil pod 12 mm (v krajním případě pod 10 mm) a neztenčil pod 5–6 mm.
Jak bylo naznačeno, zájmy parodontologa a implantologa se někdy mohou střetnout. To ovšem neznamená, že se do nesouladu dostává i jejich terapeutická praxe. Předpokladem je koordinace léčebného snažení obou odborníků, přičemž hlavním společným cílem zůstává prospěch pacienta.
Implants 1/2018
Štítky:
Podle Dr. Jeana-Marca Dersota je kontrola plaku často opomíjeným, ale zásadním faktorem úspěšné ortodontické léčby. Dr. Dersot je bývalým ...
Vysoká prevalence onemocnění souvisejících se zuby, narůstající geriatrická populace a rychle se rozšiřující povědomí o možnosti náhrady ...
Periimplantátová mukositida a periimplantitida jsou bohužel relativně často se vyskytující biologické komplikace. Periimplantátovou mukositidu ...
Typickým příznakem parodontitidy je zánět související s mikrobiálním osídlením u hostitele, který vede k úbytku kosti a narušení závěsného...
Syndrom obstrukční spánkové apnoe (OSAS) je součástí skupiny respiračních spánkových poruch zahrnující prosté až habituální chrápání, ...
LONDÝN / MANCHESTER, VB: Od pleťových masek po hamburgerové bulky se ve všech druzích výrobků nachází nejnovější zdravotní trend – aktivní ...
MAASTRICHT, Nizozemsko: V důsledku digitalizace našeho každodenního života se stává telemedicína stále zajímavějším tématem jak pro ...
Máte-li zájem zjistit, jak dále rozvíjet svou praxi díky špičkové klinické péči o pacienty, a to s předvídatelnými a opakovatelnými ...
V závislosti na indikaci může trvat dokončení implantologického případu tři až dvanáct měsíců, přičemž je potenciálně zapotřebí kvůli ...
Pokud jste jako já, srdce Vám tak trochu poklesne, když vidíte, že je objednán pacient – teenager v aktivní fázi ortodontické léčby. Kdo to ...
Živý webinář
St. 10 června 2026
5:00 (CET) Prague
Živý webinář
St. 10 června 2026
8:00 (CET) Prague
Nacho Fernández-Baca DDS, MSc
Živý webinář
Čt. 11 června 2026
1:00 (CET) Prague
Živý webinář
Čt. 11 června 2026
7:00 (CET) Prague
Živý webinář
Čt. 11 června 2026
8:00 (CET) Prague
Prof. Hani Ounsi DDS PhD FICD
Živý webinář
Pá. 12 června 2026
2:00 (CET) Prague
Dipl.-Hdl. Joachim Brandes
Živý webinář
Po. 15 června 2026
5:00 (CET) Prague
Dr. Cristian Scognamiglio, Dr. Alessandro Perucchi



 Rakousko / Österreich
Rakousko / Österreich
 Bosna a Hercegovina / Босна и Херцеговина
Bosna a Hercegovina / Босна и Херцеговина
 Bulharsko / България
Bulharsko / България
 Chorvatsko / Hrvatska
Chorvatsko / Hrvatska
 Česká republika & Slovensko / Česká republika & Slovensko
Česká republika & Slovensko / Česká republika & Slovensko
 Francie / France
Francie / France
 Německo / Deutschland
Německo / Deutschland
 Řecko / ΕΛΛΑΔΑ
Řecko / ΕΛΛΑΔΑ
 Maďarsko / Hungary
Maďarsko / Hungary
 Itálie / Italia
Itálie / Italia
 Nizozemsko / Nederland
Nizozemsko / Nederland
 Severské země / Nordic
Severské země / Nordic
 Polsko / Polska
Polsko / Polska
 Portugalsko / Portugal
Portugalsko / Portugal
 Rumunsko a Moldavsko / România & Moldova
Rumunsko a Moldavsko / România & Moldova
 Slovinsko / Slovenija
Slovinsko / Slovenija
 Srbsko & Černá Hora / Србија и Црна Гора
Srbsko & Černá Hora / Србија и Црна Гора
 Španělsko / España
Španělsko / España
 Švýcarsko / Schweiz
Švýcarsko / Schweiz
 Turecko / Türkiye
Turecko / Türkiye
 Velká Británie & Irsko / UK & Ireland
Velká Británie & Irsko / UK & Ireland
 International / International
International / International
 Brazílie / Brasil
Brazílie / Brasil
 Kanada / Canada
Kanada / Canada
 Latinská Amerika / Latinoamérica
Latinská Amerika / Latinoamérica
 USA / USA
USA / USA
 Čína / 中国
Čína / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pákistán / Pākistān
Pákistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
 Blízký východ / Middle East
Blízký východ / Middle East








































To post a reply please login or register