Periimplantátová mukositida a periimplantitida jsou bohužel relativně často se vyskytující biologické komplikace. Periimplantátovou mukositidu nacházíme téměř u každého druhého a periimplantitidu u každého čtvrtého pacienta (Derks & Tomasi, 2015). Aby se snížila prevalence těchto biologických komplikací, klade si koncept NIWOP (No Implantology Without Periodontology = žádná implantologie bez parodontologie) za cíl připomenout stomatologickým odborníkům již známá fakta. NIWOP tedy lze považovat za určité klinické pokyny, které mají svůj počátek dlouho před samotným zaváděním implantátu a pokračují dlouho po nasazení náhrady.
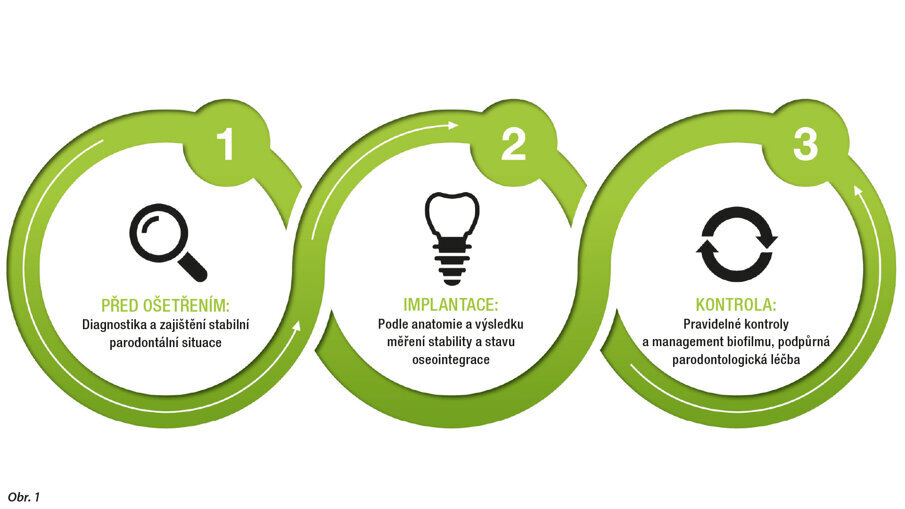
Koncept NIWOP (obr. 1) je rozdělen do 3 hlavních fází: (1) fáze před ošetřením, (2) fáze zavedení implantátu a (3) fáze kontrolní nebo podpůrné léčby.
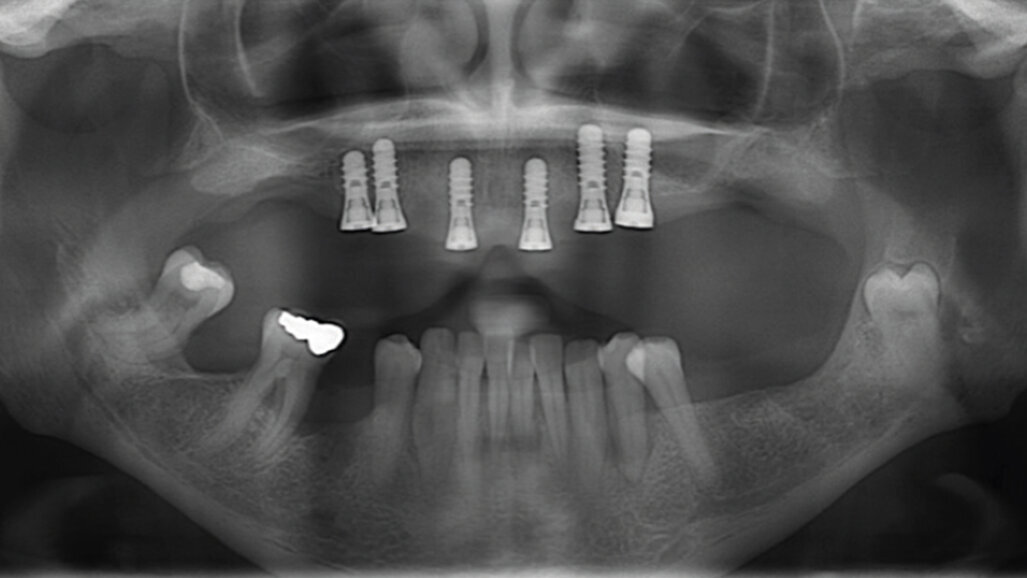
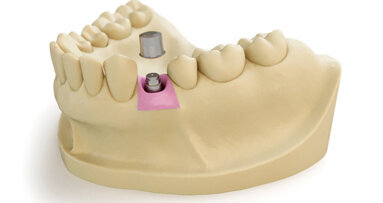
První část (tj. fáze před ošetřením) má za cíl perfektně připravit pacienta na samotné zavedení implantátu na základě vyhodnocení všech potenciálních rizikových faktorů, především se zaměřením na ten nejvýznamnější: zajištění stabilní parodontální situace (obr. 2).
Zajištění stabilní parodontální situace je naneštěstí jedním z časově nejnáročnějších úkolů a vyžaduje trvalou spolupráci ze strany pacientů. Proč je ale vlastně tak důležité dosáhnout stabilní parodontální situace? A co to ve skutečnosti tento termín je, a znamená několik zbývajících hlubších kapes opravdu takový problém, pokud jde o vznik periimplantátového onemocnění?
Proč je zajištění stabilní parodontální situace před zavedením implantátu jedním z nejdůležitějších cílů?
Klinické studie a systematické přehledy založené na důkazech jasně ukazují, že anamnéza parodontitidy zvyšuje riziko, že budou pacienti po zavedení implantátu trpět biologickými komplikacemi (tj. vznikem periimplantátového onemocnění a/nebo ztrátou implantátu). Konkrétně, míra selhání implantátu u pacientů s anamnézou parodontitidy je téměř dvojnásobná ve srovnání s pacienty bez této anamnézy (Renvert & Quirynen, 2015). A i při detailním pohledu na výsledky 2 publikací (Roccuzzo a kol., 2010; Roccuzzo a kol., 2012) jsou rozdíly v dlouhodobém výsledku mezi pacienty s a bez anamnézy parodontitidy zcela zřejmé. Konkrétně tyto dvě publikace jsou založeny na údajích získaných u 112 pacientů, kteří byli před zavedením implantátů a po dobu 10 let po jejich inzerci úspěšně léčeni pro parodontální onemocnění. Pacienti byli zařazeni do jedné z následujících skupin: (1) parodontálně zdraví pacienti, (2) pacienti s mírně závažným parodontálním onemocněním a (3) pacienti se závažným parodontálním onemocněním. Během podpůrné léčby byla v určitou dobu zjištěna při sondování hloubka kapes nejméně 6 mm, a to u méně než každého desátého implantátu ze skupiny 1, ale u každého třetího ze skupiny 2 a u každého druhého ze skupiny 3. V důsledku toho byla během deseti kontrolních let u každého třetího pacienta ze skupiny 2 a každého druhého ze skupiny 3 nutná léčba periimplantátového onemocnění. Přestože se pacientům dostalo vhodného ošetření, na konci studovaného období (tj. 10 let po zavedení implantátu), byla u podstatně většího počtu implantátů ze skupiny 2 a 3 zjištěna při sondování hloubka kapes nejméně 6 mm. Tyto klinické údaje jsou podloženy údaji z radiologických vyšetření a např. procento oblastí s úbytkem kosti nejméně 3 mm bylo u skupiny 3 zhruba třikrát vyšší než u skupiny 1. Pokud navíc pacienti nedodržovali doporučené schéma podpůrné léčby, byly problémy u skupin 2 a 3 ještě větší. Konkrétně u pacientů ze skupin 2 a 3, kteří nedodržovali podpůrnou léčbu, byla hloubka kapes kolem implantátů při sondování třikrát až čtyřikrát větší než u pacientů ze stejných skupin, kteří léčbu dodržovali. Lze tedy vyvodit, že anamnéza parodontitidy, stejně jako nedodržování schématu doporučené léčby přispívají ke ztrátě implantátu, protože počet ztracených implantátů se při porovnání skupiny 2 a 3 zvýšil ze 2 implantátů na 9 a šlo především o nespolupracující pacienty.
Co to je „stabilní“ parodontální situace a je několik zbývajících hlubších kapes opravdu takový problém, pokud jde o vznik periimplantátového onemocnění?
Od zavedení nové klasifikace parodontálních a periimplantátových onemocnění a stavů v roce 2018 je k dispozici definice úspěšně léčených a stabilních pacientů s parodontitidou (Chapple et al., 2018). Podle této definice vykazuje úspěšně léčený pacient se stabilní parodontitidou při sondování ztrátu závěsného aparátu a úbytek kosti v důsledku předchozí aktivity onemocnění, ale v době vyhodnocení vykazuje celý chrup hloubku kapes při sondování maximálně 4 mm a žádná z kapes po sondování nekrvácí. Tato ideální situace však bohužel není dosažitelná u každého. Na základě údajů z jedné konkrétní publikace (Cho-Yan Lee a kol., 2012) je třeba si být vědomi zvýšeného rizika biologických komplikací, pokud jsou stále přítomny zbytkové kapsy. Konkrétně, 60 pacientů, kteří byli před zavedením implantátů úspěšně léčeni kvůli parodontálnímu onemocnění, bylo rozděleno do skupiny parodontálně zdravých pacientů (1) nebo pacientů s parodontálním onemocněním (2). Skupina 2 byla dále rozdělena na ty, kteří mají nebo nemají reziduální parodontitidu (RP). Skupina RP byla definována jako případy s nejméně jednou oblastí, v níž je hloubka kapsy při sondování nejméně 6 mm. Nezávisle na definici použité při diagnostice periimplantidity se prevalence implantátů s periimplantitidou mezi skupinou 1 a skupinou 2 bez RP nelišila. Skupina 2 s RP však vykazovala zhruba třikrát až čtyřikrát vyšší prevalenci periimplantitidy než skupina 2 bez RP. Z toho vyplývá, že zatímco pacienti ze skupiny 2 bez hlubokých kapes měli riziko periimplantitidy podobné jako pacienti ze skupiny 1, u pacientů ze skupiny 2 s hlubokými kapsami bylo riziko vzniku periimplantitidy zhruba čtyř až pětinásobně vyšší.
Závěr
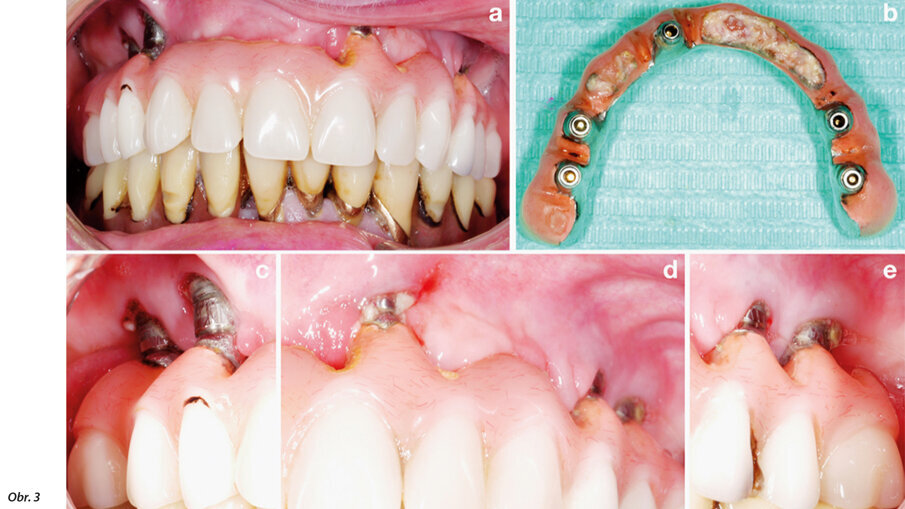
Závěrem lze říct, že zajištění stabilní paodontální situace je vedle dalších záměrů, jako je odvykání kouření nebo dosažení perfektní orální hygieny (obr. 3), ve fázi před ošetřením jedním z nejdůležitějších cílů, kterých je třeba dosáhnout před zaváděním implantátů!
Redakční poznámka: Poprvé zveřejněno v ADP 01/02 2020.
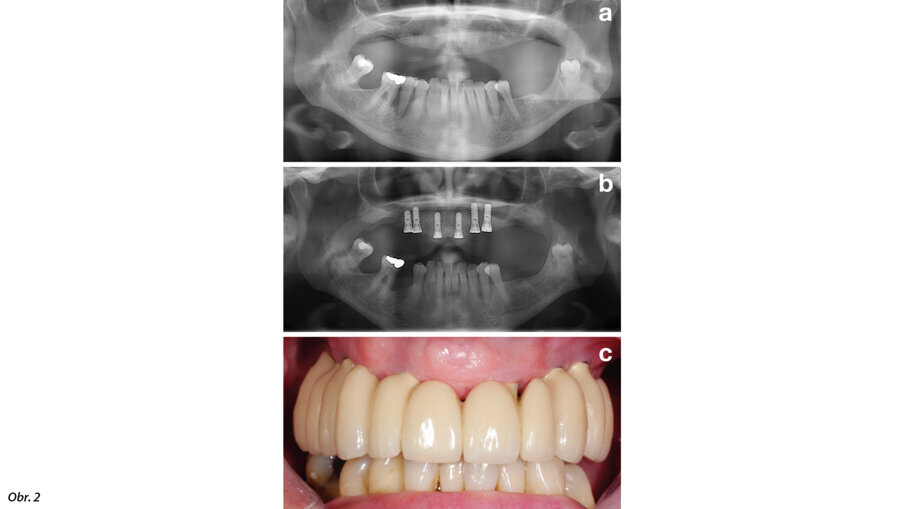
Obr. 2: Před zaváděním implantátu by měla být zajištěna stabilní parodontální situace. Pacient před parodontologickým ošetřením (a), po parodontologickém ošetření a zavedení implantátu (b) a po nasazení protetické náhrady (c).
Obr. 3: Nestabilní parodontální stav (a) a nedostatečné instrukce ohledně orální hygieny (b–e) zvyšují riziko vzniku periimplantátového onemocnění (c–e). © Dr. K. Bertl
Zacvakněte a máte hotovo. Acuris přichází s revoluční novinkou pro fixní náhrady. Místo cementace nebo šroubků využívá retenci třením. To ...
Stálé více je v zubním lékařství prosazována a citována nová vize – ...
Nedávný výzkum ukazuje, že orální zdraví je základním předpokladem pro stav pohody člověka a kvalitu jeho života. Na dosažení celkových ...
Diagnostika v ortodoncii klade tradičně velký důraz na kefalometrii a analýzu modelů zubů. Záměrem rozvoje nových technologií však není ...
TOKIO, Japonsko: Rozsáhlý výzkum ukazuje, že bakterie Porphyromonas gingivalis je spojena se zahájením a progresí parodontálních onemocnění. ...
Při práci s dentálními implantáty je nutno dodržovat celou řadu specifických pravidel týkajících se jak chirurgické fáze, tak fáze protetické...
Vysoká prevalence onemocnění souvisejících se zuby, narůstající geriatrická populace a rychle se rozšiřující povědomí o možnosti náhrady ...
Tým vědců z Fakulty zubního lékařství, ústní a kraniofaciální medicíny ve své nejnovější publikaci v časopise Journal of Translational ...
Pacient se ke mně dostavil s akutní bolestí v horním levém kvadrantu. U zubu 26 byla diagnostikována akutní apikální periodontitida a byl ošetřen...
Pokud v minulosti pacientova situace v ústech vyústila v kompletní ztrátu zubů, bylo ošetření omezené na totální náhradu bez jakékoliv naděje ...
Živý webinář
Po. 11 května 2026
6:00 (CET) Prague
Živý webinář
Po. 11 května 2026
7:00 (CET) Prague
Živý webinář
Út. 12 května 2026
7:00 (CET) Prague
Živý webinář
Čt. 14 května 2026
6:00 (CET) Prague
Živý webinář
Čt. 14 května 2026
8:00 (CET) Prague
Prof. Hani Ounsi DDS PhD FICD
Živý webinář
Út. 19 května 2026
5:00 (CET) Prague
Živý webinář
Út. 19 května 2026
7:00 (CET) Prague
Prof. Dr. med. dent. Ivo Krejci



 Rakousko / Österreich
Rakousko / Österreich
 Bosna a Hercegovina / Босна и Херцеговина
Bosna a Hercegovina / Босна и Херцеговина
 Bulharsko / България
Bulharsko / България
 Chorvatsko / Hrvatska
Chorvatsko / Hrvatska
 Česká republika & Slovensko / Česká republika & Slovensko
Česká republika & Slovensko / Česká republika & Slovensko
 Francie / France
Francie / France
 Německo / Deutschland
Německo / Deutschland
 Řecko / ΕΛΛΑΔΑ
Řecko / ΕΛΛΑΔΑ
 Maďarsko / Hungary
Maďarsko / Hungary
 Itálie / Italia
Itálie / Italia
 Nizozemsko / Nederland
Nizozemsko / Nederland
 Severské země / Nordic
Severské země / Nordic
 Polsko / Polska
Polsko / Polska
 Portugalsko / Portugal
Portugalsko / Portugal
 Rumunsko a Moldavsko / România & Moldova
Rumunsko a Moldavsko / România & Moldova
 Slovinsko / Slovenija
Slovinsko / Slovenija
 Srbsko & Černá Hora / Србија и Црна Гора
Srbsko & Černá Hora / Србија и Црна Гора
 Španělsko / España
Španělsko / España
 Švýcarsko / Schweiz
Švýcarsko / Schweiz
 Turecko / Türkiye
Turecko / Türkiye
 Velká Británie & Irsko / UK & Ireland
Velká Británie & Irsko / UK & Ireland
 International / International
International / International
 Brazílie / Brasil
Brazílie / Brasil
 Kanada / Canada
Kanada / Canada
 Latinská Amerika / Latinoamérica
Latinská Amerika / Latinoamérica
 USA / USA
USA / USA
 Čína / 中国
Čína / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pákistán / Pākistān
Pákistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
 Blízký východ / Middle East
Blízký východ / Middle East








































To post a reply please login or register