V distálních oblastech mandibuly se často vyskytuje atrofie kosti způsobená předčasnou ztrátou zubů v důsledku periodontálních nebo endodontických problémů. Vzhledem k omezené výšce kosti nebo šířce dolní čelisti pak v těchto případech často vyvstávají problémy v rámci možností implantace. Pro získání dostatku kosti zajišťující stabilní implantaci a dosažení esteticky dobrého výsledku jsou doporučovány různé možnosti ošetření.1
V klinické praxi se používají se slibnými výsledky k augmentaci alveolárního hřebene mrazem vysoušené kostní bločky aloštěpů (FDBA), které nabízejí pacientům méně invazivní alternativu ošetření než autogenní kostní bločky, protože nedochází k morbiditě dárcovské oblasti a nevytváří se druhá chirurgická oblast.2–4 V současné době je možné vyrobit individualizované alogenní kostní bločky pomocí počítačově zpracovaného návrhu a počítačově řízené výrobní technologie (CAD/CAM), což umožňuje kratší dobu operace, jelikož odpadá ruční úprava bločku během chirurgického zákroku a celá operace je pak pro pacienta pohodlnější.5, 6 Zde uvedená kazuistika popisuje dvoufázovou proceduru řízené regenerace kosti (GBR) za použití individualizovaného alogenního kostního bločku coby prvního kroku za účelem rozšíření mandibulární kosti. Ve druhém kroku byly s cílem dosažení dobré primární stability zavedeny speciální nově navržené implantáty (Straumann BLX s materiálem Roxolid a povrchem SLActive).
Počáteční situace
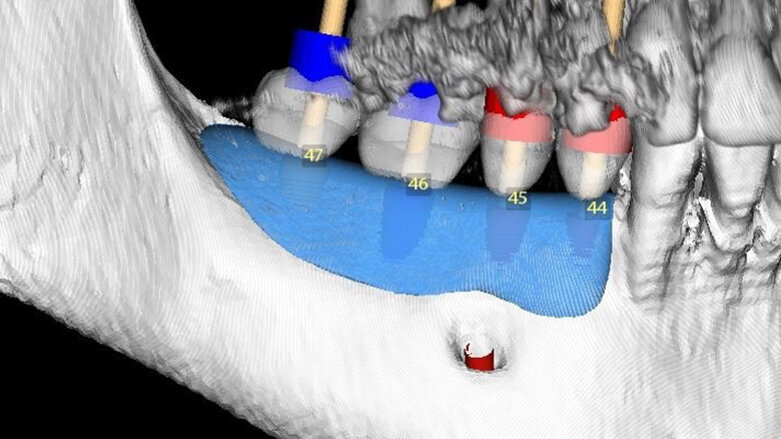
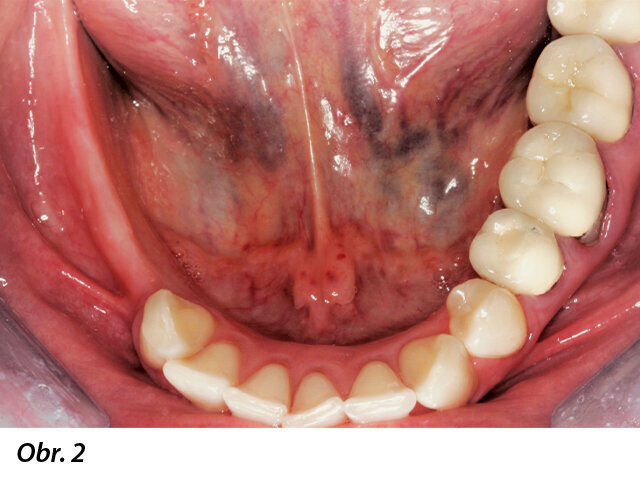
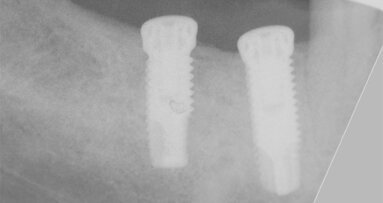
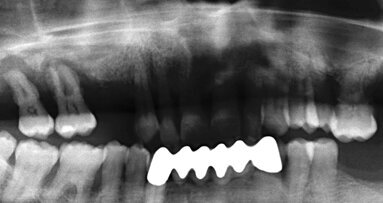
42letá žena přišla s požadavkem fixní protetické náhrady v dolní čelisti. Počáteční klinické a radiologické vyšetření ukázalo atrofickou čelist s omezenou dostupností kosti pro implantaci (obr. 1, 2). Za účelem znovuzískání optimální horizontální šířky pro implantaci bylo s pacientkou prodiskutováno několik možností ošetření vhodných pro dvoufázovou proceduru GBR. Nakonec, protože pacientka odmítla augmentaci autologní kostí, bylo zvoleno ošetření pomocí CAD/CAM FDBA (maxgraft bonebuilder, botiss biomaterials) a následné zavedení implantátů Straumann BLX.
Plánování
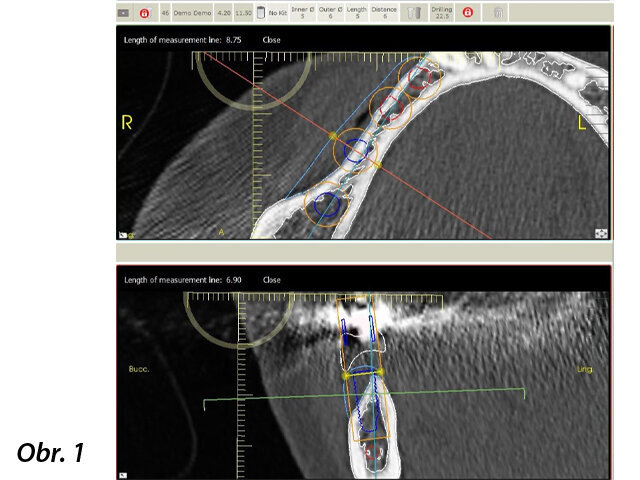
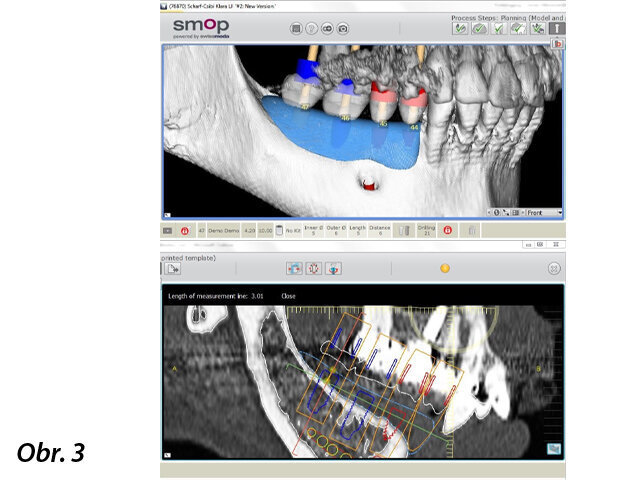
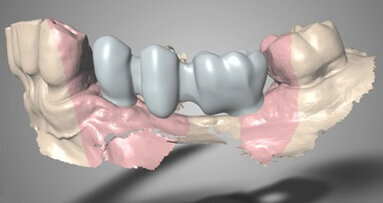
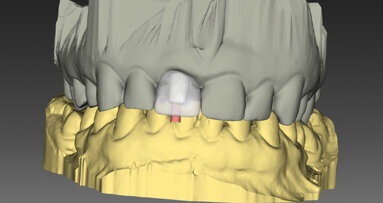
Byl pořízen CBCT sken ve formátu DICOM a postoupen společnosti botiss biomaterials GmbH, aby navrhla individualizovaný alogenní kostní bloček. Společnost botiss virtuálně navrhla alogenní kostní bloček na 3D rekonstrukci defektu pacientky (obr. 3). Po kontrole designu bločku a schválení chirurgem byl z upravené spongiózní kosti z hlavice stehenní kosti živých dárců vyfrézován bloček maxgraft bonebuilder (proces Allotec, Cells+Tissuebank Austria).
Radiologické a klinické vyšetření odhalilo omezenou dostupnost kosti.
Radiologické a klinické vyšetření odhalilo omezenou dostupnost kosti.
Předoperační digitální plánování chirurgického zákroku.
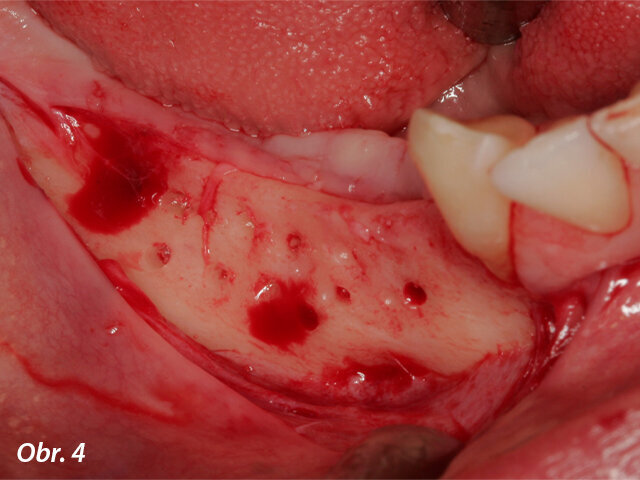
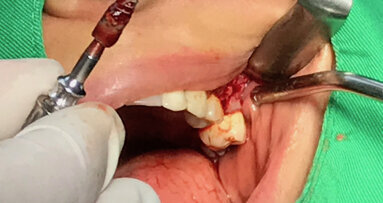
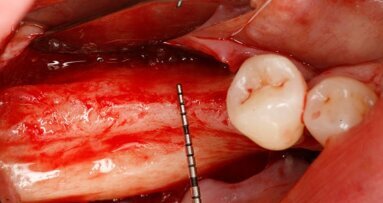
Perforace kortikální vrstvy v oblasti transplantace.
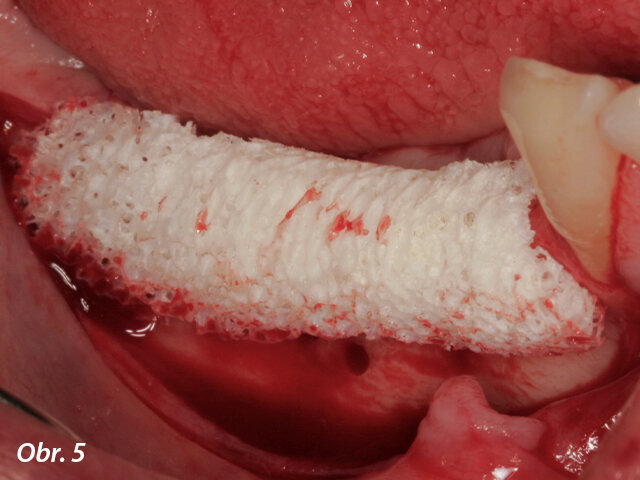
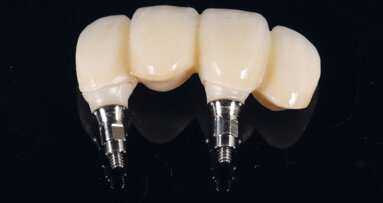
Umístění individualizovaného alogenního bločku do oblasti transplantace.
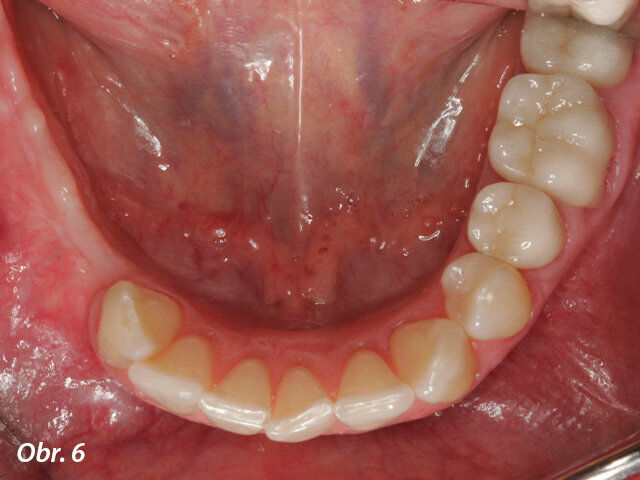
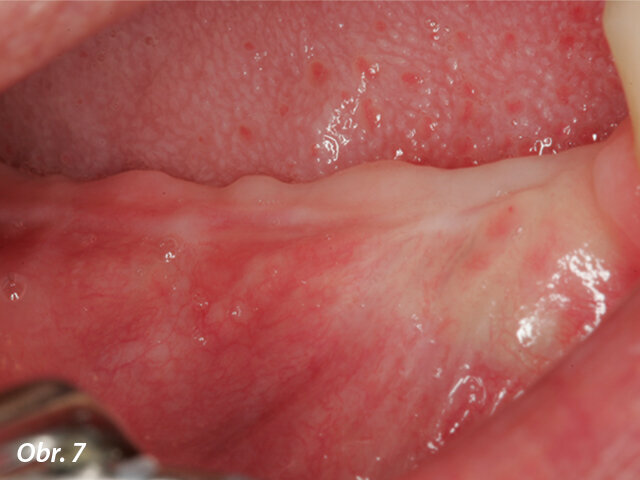
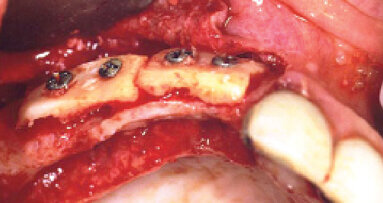
Klinická situace šest měsíců po prvním zákroku.
Klinická situace šest měsíců po prvním zákroku.
Chirurgická procedura
Procedura GBR byla provedena v lokální anestezii. Pomocí meziálních uvolňujících řezů byl v plné tloušťce nadzdvižen vestibulární lalok. Lingvální tkáň byla opatrně separována od zbývající kosti až po mylohyoidní sval, přičemž bylo dbáno na ochranu neurovaskulární tkáně. Lingvální tkáň tedy byla za účelem potřebného managementu měkkých tkání mobilizována v bukálním směru. Kortikální vrstva oblasti transplantace byla perforována pomocí malé kulaté frézy, aby bylo podpořeno krvácení a urychlila se opětovná vaskularizace štěpu (obr. 4). Individualizovaný alogenní bloček (obr. 5) přesně pasoval do místa transplantace a byl k dolní čelisti pevně přichycen 1,25 mm širokými a 8,00 mm dlouhými šroubky. Meziální a distální oblasti byly vytvarovány pomocí xenogenního materiálu pro náhradu kostí (cerabone, botiss biomaterials). Oblast chirurgického zákroku byla překryta perikardovou kolagenní membránou (Jason membrane, botiss biomaterials), která byla připevněna k místní kosti pomocí titanových svorek. Lalok byl adaptován a fixován nevstřebatelnou suturou 4/0. Apikálně umístěné postranní matracové stehy zajišťovaly svalové upevnění laloku, aby bylo dosaženo uzavření rány bez napětí. Stehy byly odstraněny 14 dní po operaci.
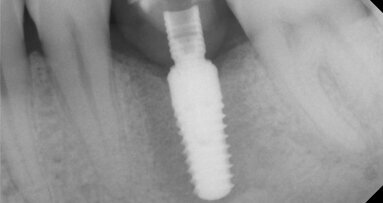
Po šesti měsících bezproblémového hojení se pacientka dostavila k proceduře implantace (obr. 6, 7).
Zaujala vás ukázka článku?
Celý článek si spolu s dalším obsahem můžete přečíst v Dental Tribune CZ 5/2020
Štítky:
Článek pojednává o horizontální augmentaci alveolárního hřebene za použití vstřebatelné membrány Geistlich Bio-Gide a kombinace granulátu ...
Dr. Riz Syed hovoří o významu augmentace kosti na poli implantologie a některých možnostech léčby.
Dentální ...
Augmentační materiál ve formě granulátu je nutno dobře stabilizovat a materiál Geistlich Mucograft je možno kombinovat se „strip štěpem“ ...
První dolní molár mladého pacienta musel být extrahován kvůli rozsáhlému poškození kazem s endodontickými komplikacemi – pro nahrazení zubu a...
Úspěch implantologického ošetření ve velké míře závisí na objemu kosti a na podpoře měkkých tkání. Komplexní augmentační postupy kladou i...
Strach ze zubního lékaře a stomatologického ošetření je velmi závažným problémem, který zásadně přispívá k vyhýbání se stomatologické ...
Na začátku své kariéry jsem se domníval, že budu zubní implantáty takřka jen zavádět, neboť při tehdy velmi často uváděné úspěšnosti ...
Estetické a funkční rekonstrukce chrupu na implantátech představují zejména ve frontálním úseku chrupu nesnadný úkol. V tomto příspěvku ...
COPENHAGEN, Dánsko: Mezinárodní kliničtí specialisté se v současné době sejdou na letošním ...
U pacienta byla naplánována okamžitá implantace s okamžitým zatížením provizorní korunkovou náhradou v estetické zóně. Protokol postupu ...
Živý webinář
Po. 11 května 2026
6:00 (CET) Prague
Živý webinář
Po. 11 května 2026
7:00 (CET) Prague
Živý webinář
Út. 12 května 2026
7:00 (CET) Prague
Živý webinář
Čt. 14 května 2026
6:00 (CET) Prague
Živý webinář
Čt. 14 května 2026
8:00 (CET) Prague
Prof. Hani Ounsi DDS PhD FICD
Živý webinář
Út. 19 května 2026
5:00 (CET) Prague
Živý webinář
Út. 19 května 2026
7:00 (CET) Prague
Prof. Dr. med. dent. Ivo Krejci



 Rakousko / Österreich
Rakousko / Österreich
 Bosna a Hercegovina / Босна и Херцеговина
Bosna a Hercegovina / Босна и Херцеговина
 Bulharsko / България
Bulharsko / България
 Chorvatsko / Hrvatska
Chorvatsko / Hrvatska
 Česká republika & Slovensko / Česká republika & Slovensko
Česká republika & Slovensko / Česká republika & Slovensko
 Francie / France
Francie / France
 Německo / Deutschland
Německo / Deutschland
 Řecko / ΕΛΛΑΔΑ
Řecko / ΕΛΛΑΔΑ
 Maďarsko / Hungary
Maďarsko / Hungary
 Itálie / Italia
Itálie / Italia
 Nizozemsko / Nederland
Nizozemsko / Nederland
 Severské země / Nordic
Severské země / Nordic
 Polsko / Polska
Polsko / Polska
 Portugalsko / Portugal
Portugalsko / Portugal
 Rumunsko a Moldavsko / România & Moldova
Rumunsko a Moldavsko / România & Moldova
 Slovinsko / Slovenija
Slovinsko / Slovenija
 Srbsko & Černá Hora / Србија и Црна Гора
Srbsko & Černá Hora / Србија и Црна Гора
 Španělsko / España
Španělsko / España
 Švýcarsko / Schweiz
Švýcarsko / Schweiz
 Turecko / Türkiye
Turecko / Türkiye
 Velká Británie & Irsko / UK & Ireland
Velká Británie & Irsko / UK & Ireland
 International / International
International / International
 Brazílie / Brasil
Brazílie / Brasil
 Kanada / Canada
Kanada / Canada
 Latinská Amerika / Latinoamérica
Latinská Amerika / Latinoamérica
 USA / USA
USA / USA
 Čína / 中国
Čína / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pákistán / Pākistān
Pákistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
 Blízký východ / Middle East
Blízký východ / Middle East






































To post a reply please login or register