Kvalita kosti vztahující se k umístění implantátu
Úvod
Příčiny časného selhávání implantátů během oseointegračního procesu zahrnují nevyhovující kvalitu a kvantitu kosti a měkkých tkání, pacientův zdravotní stav, zlozvyky pacienta (bruxismus, těžké dlouhodobé kuřáctví, nedostatečná orální hygiena a jiné), neadekvátní chirurgická analýza a technika, neadekvátní protetická analýza a technika, suboptimální design implantátu a charakteristiky jeho povrchu, pozice nebo umístění implantátu a neznámé faktory.
Cílem tohoto článku je detailnější prozkoumání umístění implantátu jako jednoho z mnoha faktorů v časných stadiích diagnostiky, který zvyšuje úspěšnost při stomatologickém ošetření prostřednictvím implantátů. Jsou zde projednávány predispoziční faktory komplikací implantologické léčby v různých oblastech čelisti.
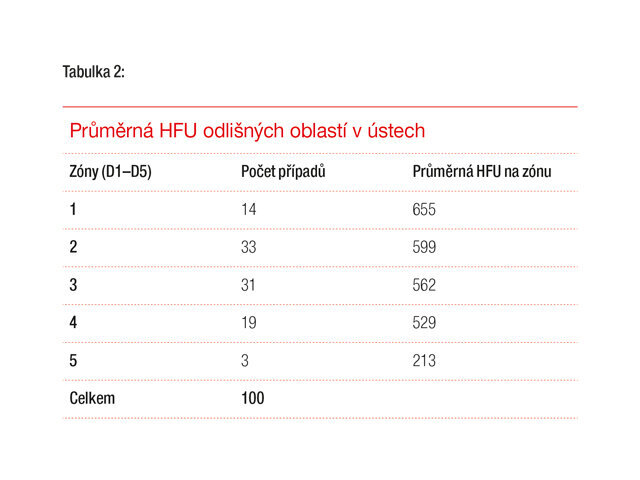
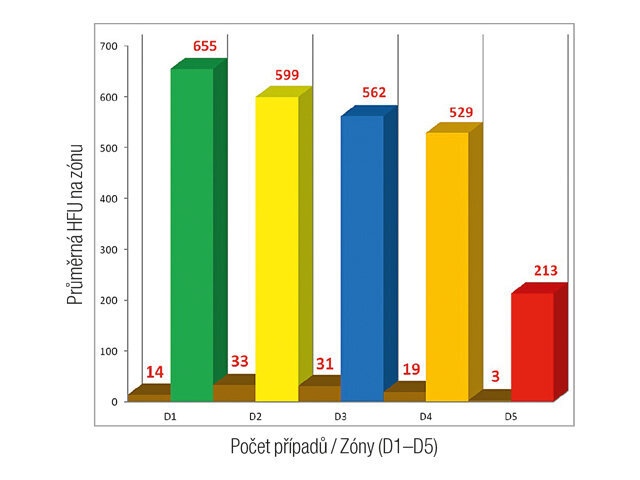
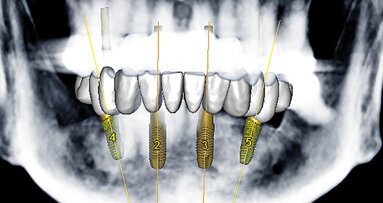
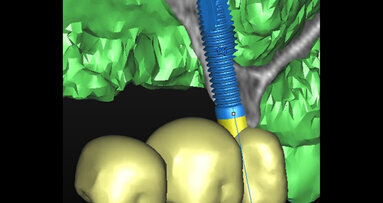
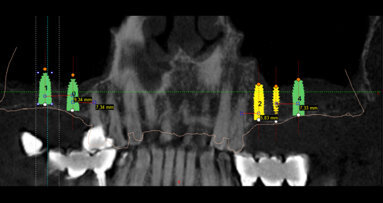
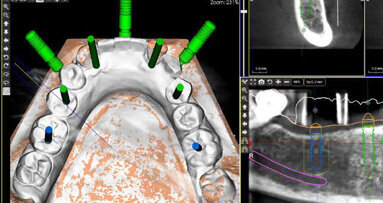
CBCT zóny D1 až D5 jsou formulovány za účelem lepší analýzy přípravy na zavedení dentálního implantátu v průběhu diagnostické fáze založené na lokalizaci implantátu. Analyzování má logickou sekvenci během vyšetřování alveolárního výběžku jak na maxile, tak rovněž na mandibule za účelem získání již dříve existujících informací týkajících se náročnosti a klinických požadavků v odlišných zónách čelistí. Tento článek identifikuje Hounsfieldovy jednotky (HFU) odlišných oblastí alveolární části čelisti, podle kterých mohou být dentální implantáty inzerovány s lepším porozuměním toho, co lze očekávat.
V tomto článku je identifikováno pět CBCT zón v logické sekvenci: diskrétní zóna D1, přítomná ve frontální části mandibuly, nebezpečná zóna D2 v distální části mandibuly, „zóna smrti“ D3 ve frontální části maxily, náročná zóna D4 v distální části maxily a delikátní zóna D5 v distální části maxily vyžadující proceduru sinus liftu.
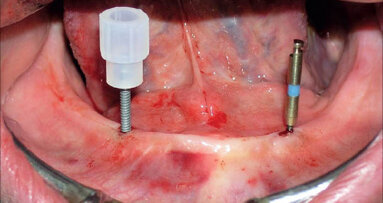
Zóny D1–D5 souvisejí s klasifikací kostní kvality dle Leckholma & Zarba. D1 známá jako interforaminální oblast, ve které by měla být prováděna pečlivá diagnostika s ohledem na následnou proceduru, kostní hustota je velmi vysoká a vrtáčky pro osteotomii by mohly kost přehřívat, teplota irigace by mohla usnadňovat hojivé procesy, mělo by být počítáno s otupením vrtáčků během osteotomie, jsou nutná kolénka s příklepem, měl by být brán ohled na arteriální zásobení v oblasti symfýzy a tato oblast je využívána jako donorové místo pro bradový štěp kostního bloku. D1 zahrnuje šest frontálních zubů: čtyři řezáky a dva špičáky. Tenký alveolární výběžek v této oblasti vyžaduje výběr úzkého až standardního průměru implantátu (3–4 mm). Na základě mnoha kazuistik může penetrování tenkého lingválního mandibulárního kortexu během inzerce implantátu do této oblasti vést příležitostně k vážnému krvácení s formováním expandujících sublingválních hematomů. Krvácení z větve sublingvální arterie (větev arteria lingualis), submentální arterie (z arteria facialis) nebo mylohyoidní arterie (z arteria alveolaris inferior, větev arteria maxillaris) nebo jejich anastomóz může v některých případech způsobit život ohrožující obstrukci dýchacích cest. Tepper a kol. demonstrovali přítomnost minimálně jednoho (někdy vícečetného) lingválně perforujícího vaskulárního kostního kanálu (ů) a navrhovali rutinní vyšetření prostřednictvím CT před implantační procedurou v této oblasti.
Podobné informace o vážném krvácení při inzerci implantátu do pozice prvního mandibulárního premoláru rovněž naznačují běžné arteriální zásobení všech osmi mandibulárních frontálních zubů a představují jeden důvod navíc pro zahrnutí prvních premolárů do této zóny. Úspěšné zavedení dvou až šesti implantátů do této zóny v mnoha případech bezzubých oblouků nabízí stabilní podklad pro rozmanitost snímatelných nebo fi xních náhrad, které jsou na implantáty kotvené nebo jsou jimi podepřené. Symfyzeální (bradový) monokortikální kostní blok odebraný v této oblasti bývá často využíván pro horizontální augmentaci kosti v ostatních oblastech, obzvláště pro frontální část maxily.
Zaujala vás ukázka článku?
Celý článek můžete prostudovat v příslušném vydání časopisu StomaTeam CZ/SK 2/2019
stáhněte jej ve formátu PDF
Štítky:
Rekonstrukce v dolní čelisti popsaná v následující kazuistice byla provedena pomocí ASTRA TECH Implant System® EV a konceptu SmartFix® (Dentsply ...
V současnosti se technika digitálního plánování a následná řízená implantologie využívá především k přesnému protetickému zavedení ...
Fyziologické přechodné diastema v horní čelisti je pozorováno u dětí během erupce horních špičáků – po jejich prořezání se diastema v 96 ...
BERLÍN/NĚMECKO: I když moderní koncepce prevence a záchovné stomatologie vede k delšímu zachování ...
Zavádění dentálních implantátů je stále častěji využívanou metodou náhrady chybějících zubů. Náhrady nesené implantáty je možné ...
Estetické a funkční rekonstrukce chrupu na implantátech představují zejména ve frontálním úseku chrupu nesnadný úkol. V tomto příspěvku ...
Pro frontální úsek chrupu je v estetické a záchovné stomatologii k dispozici mnoho různých materiálů a možností léčby. Konvenční protokol, ...
Počítačem asistovaná implantologie (PAI) byla představena před více než 25 lety se záměrem usnadnit plánování implantologického ošetření a ...
Nový rentgenový přístroj Planmeca Viso, vybavený inovativními technologiemi unikátního polohování pacienta, libovolného nastavení zorného pole ...
Dentální implantáty jsou všeobecně uznávány pro svou úspěšnost při nahrazování chybějících zubů. Účinnost léčby implantáty ovlivňuje ...
Živý webinář
Út. 3 března 2026
5:00 (CET) Prague
Dr. Omar Lugo Cirujano Maxilofacial
Živý webinář
St. 4 března 2026
2:00 (CET) Prague
Dr. Vasiliki Maseli DDS, MS, EdM
Živý webinář
St. 4 března 2026
6:00 (CET) Prague
Munther Sulieman LDS RCS (Eng) BDS (Lond) MSc PhD
Živý webinář
St. 4 března 2026
7:00 (CET) Prague
Živý webinář
Pá. 6 března 2026
9:00 (CET) Prague
Živý webinář
Út. 10 března 2026
9:00 (CET) Prague
Assoc. Prof. Aaron Davis, Prof. Sarah Baker
Živý webinář
St. 11 března 2026
1:00 (CET) Prague
Dr. Vasiliki Maseli DDS, MS, EdM



 Rakousko / Österreich
Rakousko / Österreich
 Bosna a Hercegovina / Босна и Херцеговина
Bosna a Hercegovina / Босна и Херцеговина
 Bulharsko / България
Bulharsko / България
 Chorvatsko / Hrvatska
Chorvatsko / Hrvatska
 Česká republika & Slovensko / Česká republika & Slovensko
Česká republika & Slovensko / Česká republika & Slovensko
 Francie / France
Francie / France
 Německo / Deutschland
Německo / Deutschland
 Řecko / ΕΛΛΑΔΑ
Řecko / ΕΛΛΑΔΑ
 Maďarsko / Hungary
Maďarsko / Hungary
 Itálie / Italia
Itálie / Italia
 Nizozemsko / Nederland
Nizozemsko / Nederland
 Severské země / Nordic
Severské země / Nordic
 Polsko / Polska
Polsko / Polska
 Portugalsko / Portugal
Portugalsko / Portugal
 Rumunsko a Moldavsko / România & Moldova
Rumunsko a Moldavsko / România & Moldova
 Slovinsko / Slovenija
Slovinsko / Slovenija
 Srbsko & Černá Hora / Србија и Црна Гора
Srbsko & Černá Hora / Србија и Црна Гора
 Španělsko / España
Španělsko / España
 Švýcarsko / Schweiz
Švýcarsko / Schweiz
 Turecko / Türkiye
Turecko / Türkiye
 Velká Británie & Irsko / UK & Ireland
Velká Británie & Irsko / UK & Ireland
 International / International
International / International
 Brazílie / Brasil
Brazílie / Brasil
 Kanada / Canada
Kanada / Canada
 Latinská Amerika / Latinoamérica
Latinská Amerika / Latinoamérica
 USA / USA
USA / USA
 Čína / 中国
Čína / 中国
 Indie / भारत गणराज्य
Indie / भारत गणराज्य
 Pákistán / Pākistān
Pákistán / Pākistān
 Vietnam / Việt Nam
Vietnam / Việt Nam
 ASEAN / ASEAN
ASEAN / ASEAN
 Izrael / מְדִינַת יִשְׂרָאֵל
Izrael / מְדִינַת יִשְׂרָאֵל
 Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
Alžírsko, Maroko a Tunisko / الجزائر والمغرب وتونس
 Blízký východ / Middle East
Blízký východ / Middle East